Personalnot im Gesundheits- und Pflegebereich: Der Krankenhaussektor
14. Januar 2016 | Kai Eicker-Wolf
nkenhausbereich unterliegt in Deutschland seit Anfang der 1990er Jahre starken Veränderungen: die Zahl der Krankenhäuser sinkt genau wie die Zahl der Krankenhausbetten und der Belegtage. Rückläufig ist auch die durchschnittliche Verweildauer der Patientinnen und Patienten, die sich seit 1991 fast halbiert hat. Einen starken positiven Trend weisen hingegen die Fallzahlen auf. Verändert hat sich auch die Trägerlandschaft: So hat die Zahl der privaten Krankenhäuser stark zu- und die der öffentlichen Krankenhäuser abgenommen.
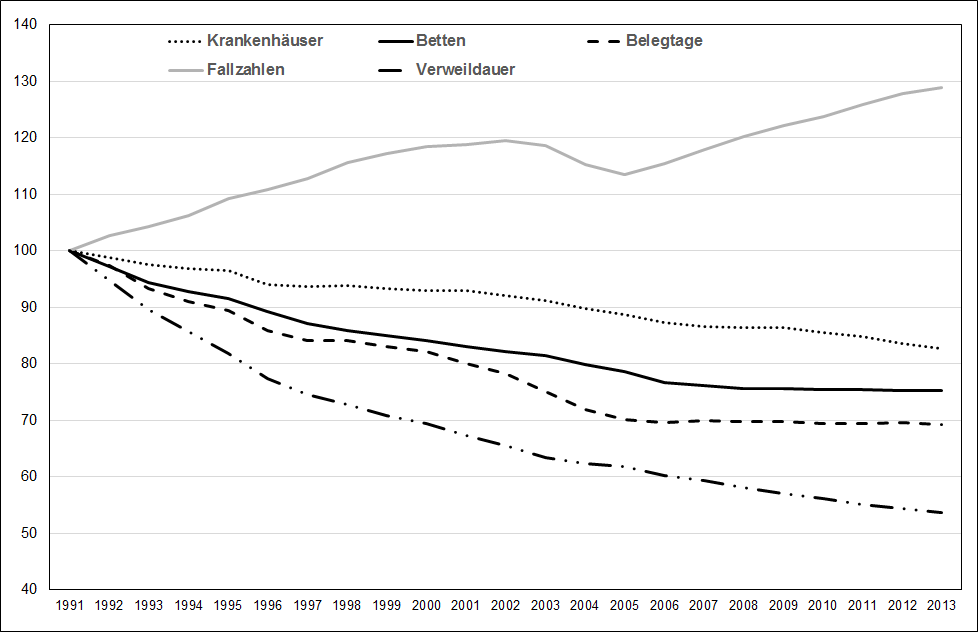
Abbildung 1: Die Entwicklung der Zahl der Krankenhäuser, der Krankenhausbetten, der
Belegtage, der Fallzahlen und der Verweildauer in Deutschland seit 1991 (Index, 1991=100). Quelle: Statistisches Bundesamt, eigene Berechnungen.
Die Entwicklung des Krankenhausbereichs in Deutschland ist in den letzten beiden Dekaden stark beeinflusst von seiner Finanzierung. Letztere erfolgt in Deutschland dual: Für die Investitionskosten sind die Bundesländer zuständig, während die Krankenkassen die Kosten für die Krankenbehandlung tragen und damit für die laufenden Betriebskosten verantwortlich sind.
Ein drastischer Einschnitt bei der Finanzierung der laufenden Kosten ist die Einführung von so genannten Fallpauschalen gewesen. Diese ersetzten ab 2004 schrittweise das vorher bestehende Mischsystem aus tagesgleichen Pflegesätzen, Fallpauschalen und Sonderentgelten (ausgenommen Kliniken und Abteilungen für Psychiatrie, Psychosomatik und psychotherapeutische Medizin). Damit erfolgte ein weitreichender Systemwechsel: Während bis 2004 im Kern eine zeitraumbezogene Vergütung vorgenommen wurde, erfolgte ab 2004 eine Vergütung pro Behandlungsfall. Wie der Abbildung 2 zu entnehmen ist, ist die Zahl der Krankenhausbeschäftigten in Deutschland ab Mitte der 1990er Jahre für einen Zeitraum von etwa 10 Jahren gesunken.
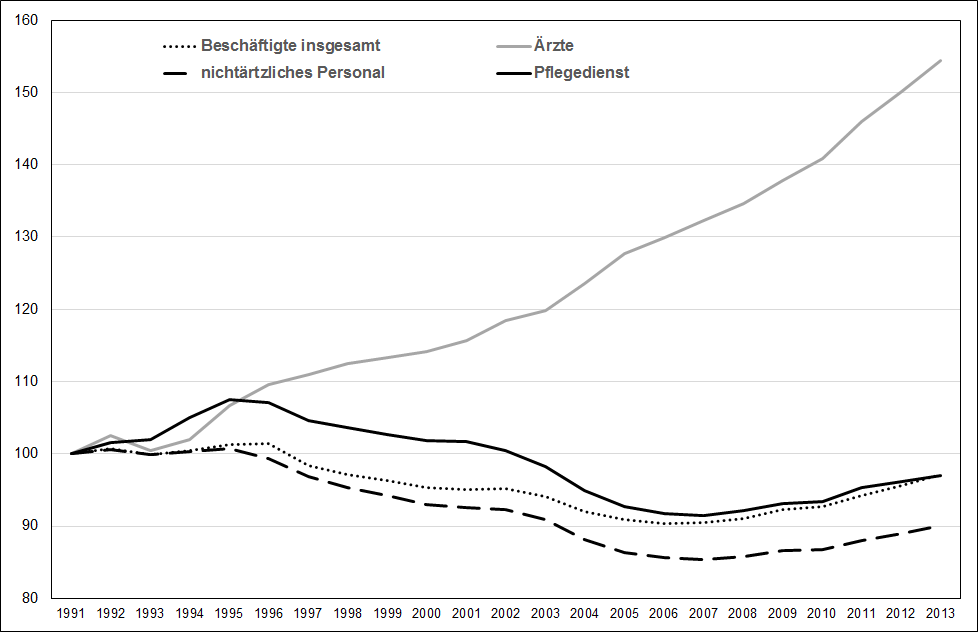
Abbildung 2: Die Entwicklung der Beschäftigung* im Krankenhausbereich in Deutschland seit 1991 (Index, 1991=100). *Vollzeitäquivalente. Quelle: Statistisches Bundesamt, eigene Berechnung.
Zu beachten ist, dass die Darstellung der Beschäftigungsentwicklung in den beiden Abbildungen auf Basis von so genannten Vollzeitäquivalenten (alle Teilzeitarbeitsverhältnisse sind in entsprechende Vollzeitstellen umgerechnet worden) erfolgt: Für den Krankenhausbereich stehen diese – anders als für den Bereich der Pflege – als zuverlässige Zahlen zur Verfügung. Auffällig ist, dass die Zahl der Ärzte seit Anfang der 1990er Jahre bis heute um über 50 Prozent gestiegen ist, während die Zahl der Pflegekräfte bis zum Jahr 2007 um rund 10 Prozent gegenüber dem Wert des Jahres 1991 abgenommen hat. Zwar ist in den vergangen 6 Jahren ein leichter Beschäftigungsaufbau im Pflegedienst auszumachen, aber das Niveau des Jahres 1991 wird aktuell immer noch unterschritten. Eine wesentliche Ursache für den Anstieg der Ärzte ist ein Urteil des Europäischen Gerichtshofs aus dem Jahr 2003, das Deutschland verpflichtete, Bereitschaftsdienst grundsätzlich als Arbeitszeit anzuerkennen – und zwar unabhängig davon, in welchem Umfang während des Bereitschaftsdienstes tatsächlich Arbeit anfällt. Aufgrund der dadurch erforderlichen Anpassung der deutschen Arbeitszeitregelungen mussten zusätzliche Ärzte eingestellt werden.
Durch die unterschiedliche Personalentwicklung im Bereich der Pflege und bei den Ärzten hat sich die Arbeitsbelastung dieser beiden Berufsgruppen ganz unterschiedlich entwickelt: Während die Fallzahlen pro Arzt in Deutschland seit 1991 um 16,5 Prozent gefallen sind, haben sich die Fallzahlen pro Pflegekraft mit 33 Prozent um genau ein Drittel erhöht (Abbildung 3). Auffällig ist, dass es trotz steigender Personalzahlen im Pflegebereich ab dem Jahr 2008 aufgrund der ebenfalls wachsenden Fallzahlen nicht gelungen ist, das Verhältnis Fallzahl zu Pflegekraft zu verbessern.
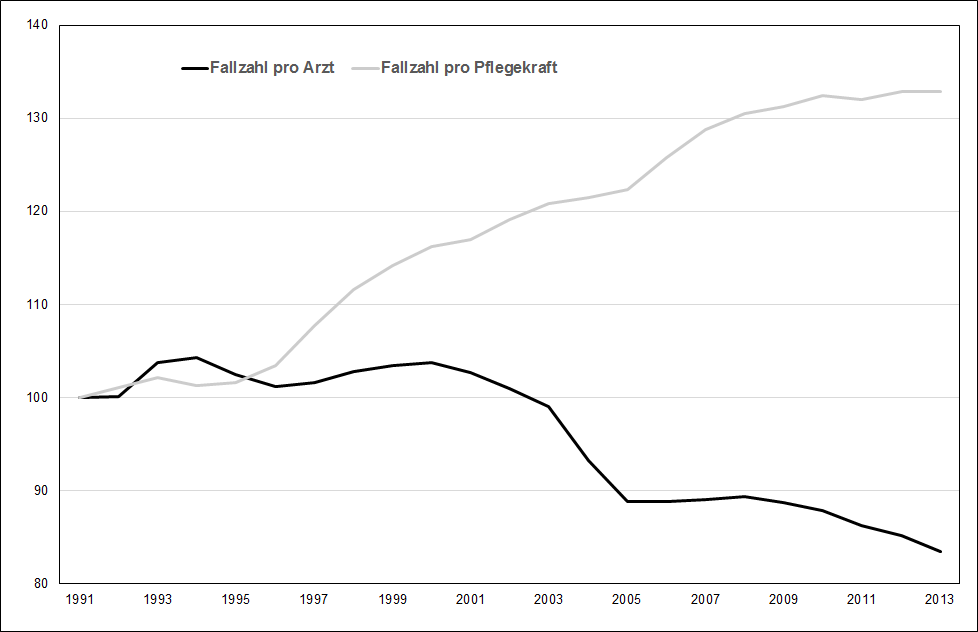
Abbildung 3: Entwicklung der Fallzahl pro Arzt und pro Pflegekraft* in Deutschland seit 1991 (Index, 1991=100). *Vollzeitäquivalente. Quelle: Statistisches Bundesamt, eigene Berechnungen.
Die Erhöhung der Fallzahl pro Pflegekraft stellt eine massive Arbeitsverdichtung dar. Mit dieser Arbeitsverdichtung und der daraus resultierenden Arbeitsintensität und -belastung für die Pflege soll ganz offensichtlich dem nicht zuletzt durch die Fallpauschalen entstandenen Kostendruck begegnet werden – und dies bei gestiegenen und weiter steigenden Anforderungen durch steigende Fallzahlen, einer größer werdenden Anzahl alter Patienten mit schweren Erkrankungen und einem Rückgang der Verweildauer. Bräutigam u.a. schreiben (S. 60, ähnlich Roth 2011: 23 und 54):
Die stetig sinkende Verweildauer (…) führt zu einer Intensivierung der zu leistenden Unterstützung der Patienten bei medizinisch induzierten diagnostischen und therapeutischen Maßnahmen sowie Dokumentations- und Koordinationsarbeiten. Insbesondere bei Aufnahme und Entlassung sowie Operationen und anderen medizinischen Maßnahmen ist der Betreuungsbedarf der Patienten ebenso wie der Organisations- und Dokumentationsaufwand besonders hoch. Der Bedarf nach professionellen Pflegeleistungen im Krankenhaus steigt und wird weiter steigen. Dies wäre für die Versorgungsqualität und die Beschäftigten unproblematisch, wenn die personelle Ausstattung dem gefolgt wäre. Ganz im Gegenteil hat aber ein Stellenabbau ohne Beispiel die Lage in der Krankenhauspflege geprägt. Die Klinken haben auf ihre schwierige finanzielle Situation reagiert, indem sie die Beschäftigten in der Pflege als Steinbruch zur Realisierung von Kosteneinsparungen betrachten. Gestiegene Gehaltsansprüche, mehr Planstellen für Ärzte und andere Kostensteigerungen werden zum großen Teil durch Stellenabbau in der Pflegekompensiert.
Auf die in dem Zitat angesprochenen schlechten Arbeitsbedingungen in der Pflege werden wir weiter unten noch genauer eingehen. Der Personalabbau im Bereich des Pflegepersonals steht auch im Zusammenhang mit der unzureichenden Investitionsförderung durch die Bundesländer – wie bereits erwähnt, sind letztere im Rahmen der dualen Finanzierung für die Bereitstellung der entsprechenden Mittel verantwortlich. Wie Abbildung 4 zu entnehmen ist, sind diese seit Anfang der 1990er sogar nominal – also in laufenden Preisen – um rund 1 Mrd. Euro und damit um rund 25 Prozent gesunken. Die Fördermittelquote, also der Anteil der Investitionsfördermitteln an der Wirtschaftsleistung (BIP), ist sogar in noch stärkerem Umfang rückläufig: Sie ist von 0,23 Prozent auf zuletzt nur noch 0,1 Prozent gefallen.
Durch die unzureichenden Fördermittel hat sich ein erheblicher Investitionsstau herausgebildet, den Rosenbrock/Gerlinger (2014: 225) mit rund 30 Milliarden Euro beziffern. Die Deutsche Krankenhausgesellschaft, die Bundesärztekammer und der Deutsche Pflegerat verweisen in Anlehnung an eine Kalkulation des Instituts für das Entgeltsystem im Krankenhaus darauf, dass die Krankenhäuser eigentlich pro Jahr mindestens 6 Milliarden Euro statt aktuell 2,7 Milliarden Euro an Investitionsmitteln brauchen. Simon (2013: 410) sieht in der nicht ausreichenden Investitionsförderung der Bundesländer einen wesentlichen Grund für den Stellenabbau im Krankenhausbereich und insbesondere in der Pflege: Um zu investieren, wurden Mittel im Personalbereich eingespart.
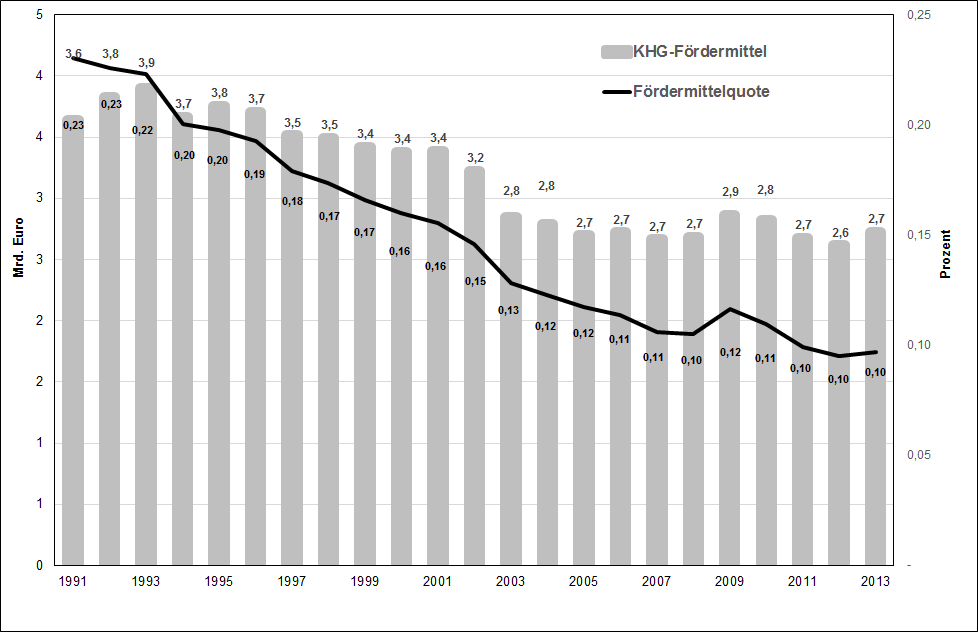
Abbildung 4: KHG-Fördermittel* und Fördermittelquote* 1991-2013 in Deutschland. * KHG = Krankenhausfinanzierungsgesetz. **KHG-Fördermittel in Prozent des Bruttoinlandsproduktes. Quelle: Rosenbrock/Gerlinger 2014: 226, Deutsche Krankenhausgesellschaft (2014: 59), Statistisches Bundesamt, zum Teil eigene Berechnung.
Die Arbeitsbedingungen für Pflegekräfte im Krankenhausbereich
Der Arbeitsmarkt für Gesundheits- und Krankenpflegekräfte zeichnet sich aktuell durch einen Mangel an Arbeitskräften aus (Isfort 2014: 17ff.): Die Vakanzzeit, also die durchschnittliche Anzahl der Tage, in denen eine freie Stelle unbesetzt bleibt, liegt über dem Durchschnittswert für alle Berufe; noch höher liegt die Vakanzzeit in der Altenpflege. Die Anzahl der arbeitslos gemeldeten Personen im Bereich Gesundheits- und Krankenpflege liegt bei ca. 1 Prozent der Beschäftigten – in allen Bundesländern ist die Zahl der offenen Stellen höher als die Zahl der Arbeitssuchenden.
Für die aktuelle Arbeitssituation im Krankenhausbereich sind die so genannten Pflege-Thermometer aus den Jahren 2009, 2012 und 2014 aufschlussreich (Isfort u.a. 2010, 2012 und 2014). Beim Pflege-Thermometer handelt es sich um Studien des Deutschen Instituts für angewandte Pflegeforschung (dip), die durch sehr breit angelegte Umfragen die Arbeitssituation der Pflegeberufe darstellen. Insgesamt sind die erhobenen Befunde des dip sowohl mit Blick auf die Situation der Beschäftigten als auch auf die Patientensicherheit hochgradig bedenklich. So sind Überstunden in erheblichem Umfang der Normalzustand: Werden die Überstunden in Vollzeitstellen umgerechnet, dann fehlen im Krankenhausbereich 15.000 Vollzeit-Pflegekräfte (Isfort 2010: 54) – das entspricht rund 5 Prozent aller geleisteten Vollzeitäquivalente.
Pflegekräfte im Krankenhaus verrichten ihre Arbeit durch die Arbeitsverdichtung oft unter einem hohen Zeitdruck. Die starke Arbeitsverdichtung zeigt sich unter anderem daran, dass zwei Drittel der Pflegekräfte Pausen nicht außerhalb des Arbeitsbereichs verbringen können (ebd.: 56 ff.). Wahrscheinlich wird sich dieser Zustand in Zukunft noch weiter verschlechtern – etwa aufgrund einer steigenden Zahl von demenzkranken Patienten, deren Anteil jetzt schon bei durchschnittlich 23 Prozent liegt. Die unvermeidbare Folge der Überlastung des Pflegepersonals in Krankenhäusern sind Mängel in der Patientenversorgung – dies bezieht sich auf die Überwachung von verwirrten Patienten, die Mobilisierung und Lagerung, die Häufigkeit von Gesprächen, Hilfe beim Essen usw. (ebd.: 62). Eine starke und aus medizinischer Sicht als besonders problematisch zu bewertende personelle Unterbesetzung ist im Bereich der Intensivstationen auszumachen (Isfort u.a. 2012). So empfehlen die entsprechenden Fachverbände eine Pflegefachkraft für 2 Patienten auf diesen Stationen, und eine Eins-zu-eins-Betreuung für beatmete Patienten. Diesen Empfehlungen wird in der Regel nicht entsprochen, vielmehr werden überwiegend 2 beatmete oder 3 nicht beatmete Patienten von einer Pflegefachkraft betreut (ebd.: 41 f.). Aufschlussreich ist in diesem Zusammenhang auch die Anzahl der offenen Stellen – also jener Stellen, die von Fachpflegekräften nicht zu besetzen sind: Im Bereich der Intensivstationen haben im Jahr 2012 etwa 1.700 Pflegefachkräfte gefehlt (Isfort 2012: 38).
Die hohe Arbeitsbelastung führt dazu, dass nur jeder zweite Beschäftigte in der Krankenhauspflege plant, seinen Beruf bis zu Rente auszuüben (Isfort 2010: 43). Generell gehen fast drei Viertel aller Beschäftigten in Pflegeberufen davon aus, dass sie bis zum Eintritt in das Rentenalter nicht arbeitsfähig sein werden (ver.di 2013: 14). Aus Gründen der Überforderung überlegt zudem mehr als ein Viertel aller Beschäftigten, die Arbeitszeit zu reduzieren (Isfort 2010: 59).
Vor dem Hintergrund der starken Arbeitsbelastung muss auch die in den letzten Jahren erfolgte sehr starke Zunahme von Teilzeitbeschäftigung in der Pflege gesehen werden. Hinter der steigenden Teilzeitbeschäftigung steckt allerdings auch eine bewusste Strategie der Arbeitgeberseite, die auf eine weitere Verdichtung der Arbeit hinausläuft. Simon (2012: 62):
Unter dem steigenden Kostendruck sind in den letzten Jahren zunehmend mehr Einrichtungen dazu übergegangen, frei werdende Vollzeitstellen in Teilzeitstellen umzuwandeln. Die Erhöhung der Teilzeitquote steigert die Flexibilität bei der Personaleinsatzplanung und senkt dadurch letztlich Personalkosten. Statt einer über den ganzen Tag oder die ganze Arbeitsschicht kontinuierlich gleichen Personalbesetzung wird nur noch eine reduzierte Grundbesetzung eingeplant, die zu Zeiten erhöhten Arbeitsanfalls um Teilzeitbeschäftigte ergänzt wird. Die dafür notwendige höhere Flexibilität des Personaleinsatzes steigt in dem Maße, wie der Anteil der Teilzeitbeschäftigung steigt. Teilzeitbeschäftigte können weit besser als Vollzeitbeschäftigte nur stundenweise eingesetzt werden und sie können weit häufiger als Vollzeitbeschäftigte im Bedarfsfall aus dem Arbeitsfrei geholt werden können (sic!). Da nicht mehr über die gesamt Arbeitsschicht oder den ganzen Tag – und damit auch für Zeiten relativ geringerer Arbeitsbelastung – eine gleichbleibende Personalbesetzung vorgehalten wird, können Personalkosten mit einer solchen Strategie gesenkt werden. Eine solche Managementstrategie führt allerdings nicht nur zu Kosteneinsparungen, sondern auch zu einer steigenden Arbeitsbelastung der Beschäftigten. Zeiten relativ geringerer Arbeitsbelastung während eines Arbeitstages oder einer Arbeitsschicht, die als Regenerationsphasen dienen können und zu einem langfristigen Erhalt der Arbeitsfähigkeit beitragen, entfallen zunehmend. Arbeitstage bzw. Arbeitsschichten werden so immer weiter verdichtet. Dies führt wiederum dazu, dass zunehmend mehr Pflegekräfte ihre Arbeitszeit reduzieren, um ihre Gesundheit zu schützen.
Die Befunde der Pflege-Thermometer decken sich im Großen und Ganzen mit einer
Branchenberichterstattung im Auftrag der Gewerkschaft ver.di, die ebenfalls die Arbeitsbedingungen der Beschäftigten in Krankenhäusern aus deren Sicht zum Gegenstand hat (Roth 2011). Danach erleben Krankenhausbeschäftigte in der Pflege, die sich besonders hohen Belastungen durch Arbeitshetze und Zeitdruck ausgesetzt (ebd. 34) sehen, ihre Arbeitsbedingungen gegenüber dem Durchschnitt aller Branchen als deutlich schlechter. Diese schlechten Arbeitsbedingungen werden nach Einschätzung der Mehrheit auch nicht durch die Entlohnung gelindert: 80 Prozent der Pflegekräfte sind der Auffassung, dass ihre Bezahlung nicht angemessen ist, fast die Hälfte hält sich sogar für schlecht entlohnt (Isfort 2010: 45 f.). Diese Einschätzung gilt im Übrigen für alle Pflegeberufe: Nach Umfrageergebnissen der Gewerkschaft ver.di (2013: 7) sind nur 21 Prozent aller in der Pflege Beschäftigten der Auffassung, dass sie angemessen bezahlt werden.
Perspektiven
Für die Zeit bis 2030 bzw. 2050 wird für Deutschland ein demografischer Wandel erwartet, der bei einer Abnahme der Gesamtbevölkerung eine starke Zunahme der Personengruppe der über 60jährigen prognostiziert. Da es sich bei letzteren um jene Altersgruppen handelt, die einem erhöhten Krankheits- und Pflegerisiko unterliegen, ist auch mit einer wachsenden Nachfrage nach Arbeitskräften im Gesundheits- und Pflegesektor zu rechnen. Ausgehend von dieser demografischen Entwicklung sind verschiedene Projektionen zum Personalbedarf und zum zu erwartenden Personalangebot in den Gesundheits- und Pflegeberufen erstellt worden (vgl. z.B. Afentakis/Maier 2010, Pohl 2011, PwC 2012 und Rothgang u.a. 2012) – grundsätzlich sagen alle Studien einen erheblichen zusätzlichen Arbeitskräftebedarf voraus: Beispielsweise rechnet die PwC-Studie im Krankenhausbereich mit einem Fachkräftemangel von bis zu 250.000 Arbeitskräften.
Um dies zu verhindern, ist es unvermeidlich, die Attraktivität des Pflegeberufs zu erhöhen, um so eine deutlich steigende Zahl von Menschen für dieses Berufsfeld zu gewinnen. Letztlich dürfte dies aber nur dann gelingen, wenn sich hier die Arbeitsbedingungen deutlich verbessern. In diesem Zusammenhang dürfte entscheidend sein, wie sich die Verdienstmöglichkeiten im Pflegebereich bzw. in anderen Arbeitsmarktsegmenten zukünftig entwickeln. Eine deutlich bessere Bezahlung würde wahrscheinlich zu einem höheren Beschäftigungsangebot führen, und mehr tatsächlich Beschäftigte in der Pflege würden die Arbeitsbedingungen verbessern und dieses Berufsfeld so attraktiver machen, da Stress und Hetze abnehmen und die Arbeitszufriedenheit erhöht würde.
Literatur
- Afentakis, Anja/Maier, Tobias (2010): Projektion des Personalbedarfs und -angebots in Pflegeberufen bis 2025, in: Wirtschaft und Statistik 11/2010.
- Bräutigam, Christoph/Evans, Michaela/Hilbert, Josef (2010): Arbeitsgestaltung und Qualifizierung in Kliniken und Heimen: gegenwärtige Problematik und zukünftige Herausforderungen, in: Andreas J.W. Goldschmidt/Josef Hilbert (Hg.), Gesundheitswirtschaft in Deutschland. Die Zukunftsbranche. Bd. 1 der
Schriftenreihe Gesundheitswirtschaft und Management, Wegscheid.
- Deutsche Krankenhausgesellschaft (2014): Bestandsaufnahme zur Krankenhausplanung und Investitionsförderung in den Bundesländern, Stand Januar 2014, o.O.
- Isfort, Michael/Weidner, Frank/Neuhaus, Andrea/Kraus, Sebastian/Köster, Veit-Henning/Gehlen, Danny (2010): Pflege-Thermometer 2009. Eine bundesweite Befragung von Pflegekräften zur Situation der Pflege und Patientenversorgung im Krankenhaus, Köln.
- Isfort, Michael/Weidner, Frank/ Gehlen, Danny (2012): Pflege-Thermometer 2012. Eine bundesweite Befragung von Leitungskräften zur Situation der Pflege und Patientenversorgung auf Intensivstationen im Krankenhaus, Köln.
- Isfort, Michael/Klostermann, Jutta/Gehlen, Danny/Siegling, Bianca (2014): Pflege-Thermometer 2014. Eine bundesweite Befragung von leitenden Pflegekräften zur Pflege und Patientenversorgung von Menschen mit Demenz im Krankenhaus, Köln.
- Pohl, Carsten (2011): Demografi scher Wandel und der Arbeitsmarkt für Pflege in Deutschland: Modellrechnungen bis zum Jahr 2030, in: Pflege & Gesellschaft, 1-2011.
- PriceWaterhouseCoopers [PwC] (2012): 112 – und niemand hilft, Frankfurt.
- Rosenbrock, Rolf/Gerlinger, Thomas (2014): Gesundheitspolitik. Eine systematische Einführung, 3. Auflage, Bern.
- Roth, Ines (2011): Die Arbeitsbedingungen in Krankenhäusern aus Sicht der Beschäftigten, Berlin.
- Rothgang, Heinz/Müller, Rolf/Unger, Rainer (2012): Themenreport „Pflege 2030“. Was ist zu erwarten – was ist zu tun, Gütersloh.
- Simon, Michael (2012): Beschäftigte und Beschäftigungsstrukturen in Pflegeberufen. Eine Analyse der Jahre 1999 bis 2009, Hannover.
- Simon, Michael (2013): Das Gesundheitssystem in Deutschland. Eine Einführung in Struktur und Funktionsweise, 4. Auflage, Bern.
- ver.di (2013): Arbeitsethos hoch. Arbeitshetze massiv. Bezahlung völlig unangemessen. Beschäftigte in Pflegeberufen – So beurteilen sie ihre Arbeitsbedingungen. Ergebnisse einer Sonderauswertung zum DGB-Index Gute Arbeit, 2012, Berlin.
Der Artikel erschien zuerst in WISO-Info 1 (2015).
Kai Eicker-Wolf ist Wirtschaftswissenschaftler und Gewerkschaftssekretär.
URL: https://www.blickpunkt-wiso.de/post/personalnot-im-gesundheits-und-pflegebereich-der-krankenhaussektor--1504.html | Gedruckt am: 27.07.2024
